La oclusión total crónica (OTC) se define como una estenosis total (100%) de una arteria con flujo TIMI 0 distal y con un tiempo de oclusión mayor a 3 meses de evolución. La intervención coronaria percutánea (ATC) de una OTC es uno de los principales retos de la cardiología intervencionista. La prevalencia de OTC en angiografías es alta, reportándose entre un 15 y 20%.1 Sin embargo, estas lesiones tienen una menor indicación de revascularización debido a múltiples factores, que incluyen una mayor tasa de fracaso, mayor tiempo de exposición a radiación, alto costo y una mayor frecuencia de complicaciones. Cabe además destacar, que no se ha demostrado que la recanalización de una OTC aumente la sobrevida.2 Aunque menos del 10% de las OTC son derivadas para revascularizar por vía percutánea, estudios como el PROGRESS-CTO, UK Hybrid CTO y RECHARGE han mostrado una tasa de éxito entre un 89 y un 91%.
El score J-CTO (imagen 1) ha permitido estratificar la complejidad de la lesión a tratar reuniendo 4 variables angiográficas y una clínica (reintento). A mayor J-CTO score, menor es la posibilidad de éxito3.
Imagen 1: J-CTO SCORE SHEET, Multicenter CTO Registry in Japan, J Am Coll Cardiol Intv. 2011;4(2):213-221.

La literatura planteaba hace algunos años dudas tangibles sobre el real beneficio del tratamiento percutáneo de una OTC en base a estudios mayoritariamente observacionales que en general mostraban beneficio clínico asociado a una recanalización exitosa4.
El estudio DECISION-CTO aleatorizó 834 pacientes a terapia percutánea versus terapia médica óptima (TMO). Se reportó 91% éxito de ATC. No hubo diferencias en el punto final de muerte, infarto, stroke o nuevo procedimiento en seguimiento a 5 años en el análisis de intención de tratar. Tampoco se observaron diferencias en cuestionarios de calidad de vida. Sin embargo, se atribuyeron los resultados no favorables a posibles sesgos de selección, a una tasa alta de crossover de la rama de terapia médica a ATC, a la falta de discriminación entre la mejoría clínica de la ATC en general y la recanalización de la OTC en pacientes con enfermedad multivaso, y a un punto final inadecuado en el contexto de enfermedad coronaria estable.
El registro OPEN CTO reclutó un total de 1000 pacientes con un total de 1054 OTC que cumplían criterios para intervenir por vía percutánea utilizando la estrategia de abordaje híbrida. Se consideró el procedimiento exitoso al posicionar guía distal en lumen verdadero en un primer intento y poder liberar un stent o en su defecto insuflar un balón con flujo distal final TIMI II o III, estenosis residual menor de 50% y sin comprometer significativamente un ramo lateral. Cumpliendo esta definición, el procedimiento fue exitoso en el 86.2% de los casos. El seguimiento se realizó al mes mediante cuestionarios:
Imagen 2: Seattle Angina Questionnaire (SAQ), Rose Dysnea Scale (RDS) y Patient Health Questionnaire (PHQ-8):
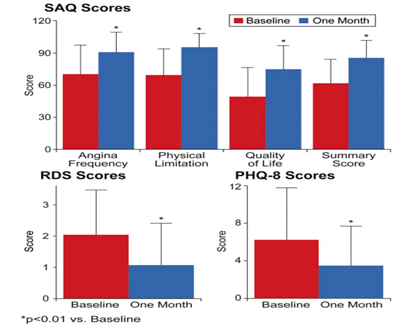
Unadjusted Health Status Scores at Baseline and 1 Month, JACC: Cardiovascular Interventions Vol.10, No.15, 2017 ª by the American College of Cardiology Foundation, Published by Elsevier.
Hubo mejoría estadísticamente significativa al mes en todos los cuestionarios sometidos. SAQ quality of life (QOL) (49.4 ± 0.9 to 75.0 ± 0.7; p < 0.01), RDS (2.0 ± 0.1 to 1.1 ± 0.1; p < 0.01) y PHQ-8 (6.2 ± 0.2 to 3.5 ± 0.1; p < 0.01). Por otro lado, al comparar a los pacientes con ATC exitosa con respecto a los con procedimiento frustro, los primeros presentan mejoría en el SAQ QOL también estadísticamente significativa. Las complicaciones ocurrieron más al tratar una OTC que un paciente sin una OTC. Se documentó una mortalidad de un 0.9% y dentro de las complicaciones más frecuentes fueron la perforación (8.8%) y el infarto agudo al miocardio periprocedimiento (2.6%)5.
Ahora, el estudio multicéntrico EURO-CTO aleatorizó de forma prospectiva un total de 396 pacientes con ATC a la OTC y lo comparó con la TMO. TMO se definió por combinación de aspirina, estatinas, inhibidor de la enzima convertidora de angiotensina asociado a al menos dos antianginosos en sus dosis máximas toleradas. La intervención de la oclusión tuvo un éxito del 86.3%. Diez pacientes asignados a TMO (7.3%) experimentaron cruce a la rama de angioplastía por angina invalidante. En su seguimiento el punto primario de eficacia en cuanto a la medición de SAQ a 12 meses demostró mejoría estadísticamente significativa para frecuencia en angina (P = 0.009), como en el puntaje de la Canadian Cardiovascular Society Angina Score (CCS) (P < 0.001). Además, numéricamente existió una tendencia a mejorar la calidad de vida, estabilidad en la angina, limitación física y la satisfacción a la terapia en los pacientes sometidos a angioplastia de la OTC. Ahora, en cuanto a los eventos cardiacos mayores adversos en el seguimiento hasta 12 meses, no hubo aumento en ellos (5.2% vs 6.7%; P = 0.52)6.
En base a los estudios anteriormente comentados, existe en la actualidad evidencia que permita tratar una OTC con beneficios claros por sobre la TMO. Los beneficios potenciales del intervencionismo percutáneo son los siguientes:
Al abordar una OTC, el manejo se inicia con la TMO y con la estratificación de riesgo, estableciendo la posibilidad de éxito de la intervención percutánea y el riesgo de complicaciones. Proponemos razonable considerar un éxito mayor del 80% y un riesgo de complicaciones menor de 3% como parámetros para abordar una OTC.
Adoptamos en nuestro centro el siguiente algoritmo terapéutico propuesto por Galassi, agregando en la toma de decisiones la factibilidad de realizar una ATC exitosa minimizando las eventuales complicaciones e, idealmente, hecha por un operador dedicado (imagen 3):
Imagen 3
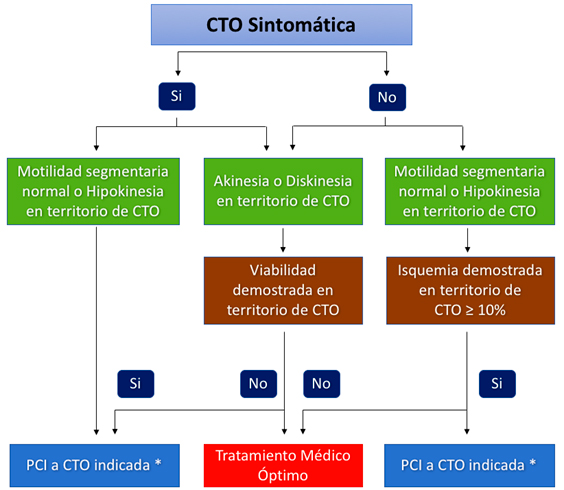
* Asegurar: Operador experimentado. Tasa de éxito > 80%. Complicaciones < 3%.
El intervencionismo percutáneo de las OTC puede proporcionar beneficios significativos para el paciente cuando está clínicamente indicado y el procedimiento es apropiado. Se debe tratar a los pacientes por sus síntomas y/o presencia de isquemia significativa, en territorio viable, y no sólo por la angiografía o por desarrollar las habilidades del operador (riesgo de angioplastia inapropiada). La revascularización percutánea completa exitosa debe ser nuestra meta, factor que debiera aumentar el número de pacientes tratados con una OTC. Lo anterior sostiene la idea de desarrollar programas con operadores dedicados que tengan más de 50 procedimientos de OTC/año y redes de derivación, para optimizar la selección del paciente, maximizar el éxito y disminuir eventuales complicaciones. La estrategia frente a cada paciente debe considerar además del beneficio potencial de su tratamiento exitoso, la complejidad anatómica que se asocia a la probabilidad de éxito, y estimar el potencial riesgo de complicaciones asociadas a los procedimientos complejos de tratamiento híbrido de una OTC, minimizando la radiación hacia el paciente y el operador.